- 183 usuarios conectados -
- Está usted en:
- Inicio >
- Casos clínicos >
- Demencia vascular (2 de 2)
Casos clínicos
Demencia vascular - Página 2 de 2
Continúa de la página anterior…
Juicio diagnóstico
Este paciente presenta un cuadro de deterioro de funciones superiores de inicio aparentemente insidioso y curso escalonado, con empeoramientos de perfil ictal seguidos de estabilizaciones transitorias de los síntomas.
Predominan los rasgos denominados subcorticales: pérdida de memoria con falta de iniciativa, enlentecimiento psicomotor, apatía, abulia y dificultades en tareas ejecutivas, asociados a marcados cambios afectivos (depresión, labilidad emocional).
Son prominentes los trastornos motores asociados, con afectación esfinteriana y rasgos pseudobulbares (disfagia, risa y llanto inmotivados). El examen aporta signos de afectación neurológica focal y datos del denominado "parkinsonismo de la mitad inferior del cuerpo", que clásicamente se ha identificado como "parkinsonismo arteriosclerótico".
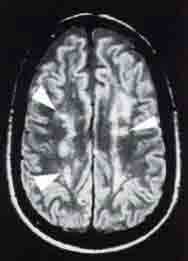
Son evidentes los factores de riesgo subyacentes a su enfermedad cerebrovascular (hipertensión arterial, tabaquismo, hipercolesterolemia), que en el estudio de neuroimagen se presenta como un estado lacunar (afectación de pequeño vaso) y degeneración isquémica de la sustancia blanca.
Con los datos clínicos se sustenta el diagnóstico de demencia y enfermedad cerebrovascular, estableciéndose un vínculo temporal y causal entre ambas. Estamos pues en condiciones de establecer un diagnóstico de demencia vascular.
Tratamiento
Se regularizó su tratamiento antihipertensivo, asociándose tratamiento hipolipemiante con estatinas y antiagregante con clopidogrel. En la actualidad sigue programa de psicoestimulación en un taller de una asociación de enfermos con demencia. Ha iniciado tratamiento rehabilitador frente a sus limitaciones motoras y foniátricas.
Demencia vascular
El término demencia vascular hace referencia a una entidad probablemente de gran heterogeneidad etiológica, clínica y anatomopatológica. El origen vascular se situa entre las principales causas de demencia tras la enfermedad de Alzheimer.
Se estima que hasta un 25 % de pacientes con enfermedad cerebrovascular puede desarrollar una demencia. En ocasiones coexiste con rasgos clínicos y anatomopatológicos de enfermedad de Alzheimer, conformando una demencia mixta.
Los criterios más utilizados para el diagnóstico de demencia vascular provienen del DSM-IV (cuarta edición del manual diagnóstico y estadístico de los trastornos mentales), que junto a la existencia de un síndrome demencial se basan en el hallazgo clínico sugestivo de lesiones cerebrales isquémicas focales (deterioro escalonado, distribución parcheada de los déficits, presencia de síntomas y signos focales neurológicos, evidencia de enfermedad cerebrovascular). Estos criterios se enriquecen con hallazgos de neuroimagen que muestran lesiones cerebrales vasculares como infartos y/o cambios isquémicos de sustancia blanca, con un nexo causal entre ambos.
Se han intentado perfilar dos grupos de demencia vascular que no son excluyentes:
1.- Demencia vascular cortical: generalmente producida por ACV (Accidente Cerebrovascular) aterotrombóticos de grandes arterias, cardioembólicos o por infartos en zonas frontera. Asocia déficit sensitivo-motores hemicorporales, alteraciones del lenguaje y/o visuoespaciales, etc, indicativos del territorio afectado, con un perfil evolutivo escalonado y cambios abruptos en su cronología. Existen infartos de áreas corticales restringidas que pueden abocar a demencia (gyrus angular, zona inferomedial de lóbulos temporales, infartos en zonas limítrofes sobre todo de áreas cerebrales posteriores).
2.- Demencia vascular subcortical: en relación con infartos lacunares y/o cambios en sustancia blanca. Asocia síndromes lacunares puros con rasgos pseudobulbares, cambios en la marcha, alteraciones en control esfinteriano, enlentecimiento psicomotor, alteración de función ejecutiva, apatía, labilidad emocional. En este grupo, el perfil puede ser más insidioso y uniformemente progresivo. Los infartos lacunares excepcionalmente producen el cuadro si son únicos, salvo cuando tienen una localización estratégica (talámicos, genu de la cápsula interna, por desconexión tálamocortical).
Según los criterios de demencia vascular del NINDS-AIREN (National Institute of Neurologic Disorders and Stroke - Association Internationale pour la Recherche et l'Enseignement en Neurosciences, 1993) al síndrome demencial (declive cognitivo caracterizado por alteración de la memoria y de al menos otras 2 funciones como la orientación, atención, lenguaje, funciones viusoespaciales, función ejecutiva, control motor y praxias, que interfieren la actividad sociolaboral previa del sujeto) se suman evidencia clínica (mediante signos focales con o sin historia previa de ictus) y neurorradiológica de enfermedad cerebrovascular (infartos grandes múltiples, infarto único de localización estratégica en relación con la clínica, infartos lacunares en sustancia gris y/o blanca, lesiones isquémicas amplias en sustancia blanca), estableciéndose una relación temporal entre ambos (demencia en los 3 meses siguientes al ACV) con un perfil cronopatológico determinado (deterioro de comienzo abrupto, progresión en escalera o fluctuante).
Se han barajado diversos factores pronósticos de demencia tras un ACV, estableciéndose como mayor riesgo para el paciente con historia previa de ictus los antecedentes de IAM (infarto agudo de miocardio), la edad avanzada, el bajo nivel intelectual, ACV en territorio de grandes arterias y cambios extensos de sustancia blanca.
Los datos neurorradiológicos predictores de demencia vascular incluyen el volumen total de tejido infartado, el número de infartos, la localización talámica y cortical en territorio de cerebral media, presencia de atrofia cerebral y cambios en la sustancia blanca, aunque la predominancia de cada uno de ellos varía según las diferentes series.
El diagnóstico se basa en la anamnesis (identificación de factores de riesgo cerebrovascular y/o eventos vasculares previos), examen neurológico que ponga de manifiesto signos de afectación focal y trastornos cognitivos, aplicación de escalas apropiadas (la más utilizada es la escala de isquemia de Hachinski), y estudios de neuroimagen, preferiblemente RNM encefálica, y funcionales como el SPECT (tomografía computarizada por emisión de fotón único) cerebral, con patrón parcheado de los cambios de flujo regional, diferente al observado en la enfermedad de Alzheimer.
El primer objetivo terapéutico debe ser el control de los factores de riesgo modificables de la propia enfermedad cerebrovascular (hipertensión arterial, diabetes mellitus, dislipidemia, hábito tabáquico, arritmias…), asociando el tratamiento antiagregante o anticoagulante oportunos. La utilización de fármacos vasodilatadores o con propiedades hemorreológicas (antagonistas del calcio, pentoxifilina, propentofilina, ginkgo biloba) solo han mostrado hasta la fecha resultados modestos.
Cómo citar este caso clínico:
Ayúdenos a mejorar
Relacionados
Utilizamos cookies para mejorar su experiencia de navegación y los servicios que le ofrecemos. Al clicar en «Aceptar», o si continúa navegando, usted reconoce que ha leído y comprendido nuestra política de privacidad, y que acepta el uso de nuestras cookies.