- 211 usuarios conectados -
- Está usted en:
- Inicio >
- Las demencias >
- Enfermedad de Alzheimer: parte 2
Enfermedad de Alzheimer: parte 2
Anatomía patológica e histología
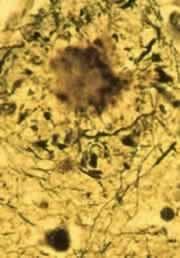
En la enfermedad de Alzheimer se produce una atrofia cerebral progresiva, bilateral y difusa, que comienza en regiones mesiales temporales para afectar luego al neocórtex, sobre todo al temporal, parietal y frontal. Se producen la lesión y posterior destrucción de la neurona cerebral, en relación con la aparición tanto de depósitos extracelulares insolubles (placas amiloides) como intracelulares (ovillos neurofibrilares).
El elemento fundamental de los depósitos extracelulares es la proteína β-amiloide, que forma fibrillas y se agrega constituyendo las placas difusas y las placas neuríticas, estas últimas con núcleo denso y presencia de neuritas distróficas β-APP+ (proteína precursora de β-Amiloide inmunopositiva). El β-amiloide se produce por una escisión anómala de la proteína precursora de amiloide (APP). Cuando la APP es escindida por la α-secretasa, que es la vía normal, el producto resultante es un péptido soluble, eliminado después por el organismo con facilidad.
Pero en la enfermedad de Alzheimer predomina la escición consecutiva de la APP por parte de la β-secretasa primero, y de la γ-secretasa después, formándose entonces el péptido β-amiloide, insoluble, que las neuronas excretan a su exterior. A continuación, las células de la glía (astrocitos y microglía) intentan sin éxito la eliminación del β-amiloide, generándose un proceso inflamatorio que, junto con el propio efecto tóxico del β-amiloide, contribuye a lesionar a las neuronas.
En cuanto a los depósitos intracelulares, constituyen la degeneración neurofibrilar, cuyo principal componente es la proteína tau (τ). La proteína τ normal forma los "puentes" que mantienen correctamente unidos los microtúbulos que conforman el citoesqueleto neuronal, pero en la enfermedad de Alzheimer (en parte por la acción tóxica del β-amiloide) se produce una hiperfosforilación anómala de la proteína τ, desensamblándose el citoesqueleto y dando lugar a la degeneración neurofibrilar, con la formación de los ovillos neurofibrilares.
Los dos tipos de lesiones (placas neuríticas y ovillos neurofibrilares) se pueden encontrar también en el cerebro de ancianos sanos, y lo que en realidad marca el diagnóstico histopatológico es su cantidad y localización, correlacionándose su número y densidad con la intensidad de la demencia en estos pacientes.
Clínica
Los 10 signos de alarma de la enfermedad de Alzheimer que difunde la Alzheimer's Association de los Estados Unidos y que recogemos bajo estas líneas, pueden ponernos en guardia al sugerirnos que una persona quizás esté iniciando esta enfermedad, de comienzo habitualmente insidioso.
El motivo de consulta suele ser la pérdida de memoria, especialmente de la memoria reciente. No recuerda el paciente dónde ha dejado las cosas (incluyendo objetos de valor), olvida citas, recados, se deja grifos abiertos y fuegos encendidos, y no recuerda a las personas que acaba de conocer, ni es capaz de aprender a manejar los nuevos electrodomésticos.
Los 10 signos de alarma de la enfermedad de Alzheimer
Reproducido de la Alzheimer's Association
- Pérdida de memoria que afecta a la capacidad laboral.
- Dificultad para llevar a cabo tareas familiares.
- Problemas con el lenguaje.
- Desorientación en tiempo y lugar.
- Juicio pobre o disminuido.
- Problemas con el pensamiento abstracto.
- Cosas colocadas en lugares erróneos.
- Cambios en el humor o en el comportamiento.
- Cambios en la personalidad.
- Pérdida de iniciativa.
Repite una y otra vez las mismas cosas y hace una y otra vez las mismas preguntas, y tiene dificultades para encontrar la palabra adecuada en una conversación, utilizando parafasias y circunloquios. El rendimiento laboral es cada vez más pobre, y comienza algo más adelante a presentar ideas delirantes, culpando a familiares de esconderle o quitarle las cosas.
Luego su aspecto comienza a dejar de preocuparle, y cada vez le cuesta más trabajo seguir una conversación, quedándose con frecuencia sin saber lo que iba a decir. Empieza ya a retraerse, tendiendo a dejar de salir y a abandonar sus aficiones habituales. Aparecen episodios de desorientación espacial, que inicialmente se refieren solo a los lugares menos familiares.
Su percepción de la realidad es cada vez más pobre, y el cuadro evoluciona ya con rapidez hacia la demencia grave. Tiene entonces dificultades para vestirse, asearse, manejar cubiertos de manera adecuada, duerme mal, está hiperactivo (pero sin finalidad determinada), y a veces se orina en la cama.
Pueden aparecer crisis epilépticas y mioclonías, y el paciente camina con lentitud, con el tronco flexionado. Orina y defeca en lugares inapropiados, apenas emite algunas palabras ininteligibles y tiene intensos trastornos del sueño y del comportamiento. Finalmente llega a no poder andar y a no comunicarse en absoluto, y fallece a causa de los procesos intercurrentes (úlceras por presión que se infectan, neumonías…).
La exploración ayudará a descartar otras enfermedades sistémicas y neurológicas, y a continuación hay que confirmar los déficits cognitivos recogidos en la anamnesis, y determinar su repercusión sobre la vida social y laboral del paciente. Se exploran la orientación, concentración, memoria, lenguaje, praxias, función ejecutiva…
Diagnóstico
Los criterios diagnósticos de demencia de tipo Alzheimer del DSM-IV-TR (Texto revisado de la cuarta edición del manual diagnóstico y estadístico de la Asociación Americana de Psiquiatría) o los criterios actualizados en 2011 de demencia debida a enfermedad de Alzheimer probable National Institute on Aging - Alzheimer's Association (NIA-AA), que sustituyen a los del National Institute of Neurologic, Communicative Disorders and Stroke - Alzheimer's Disease and Related Disorders Association (NINCDS-ADRDA) deberían ser los utilizados de manera rutinaria para la enfermedad de Alzheimer.
Las siguientes pruebas complementarias deben realizarse de forma rutinaria:
Determinaciones en sangre y orina: glucosa, urea, creatinina, sodio, potasio, calcio, ácido úrico, colesterol, triglicéridos, aminotransferasas, gamma-glutamiltranspeptidasa (gamma-GT), fosfatasa alcalina y albúmina, además de pruebas de función tiroidea y niveles de vitamina B12. Hemograma completo. Serología de lúes solo si el paciente tiene factores de riesgo específicos, aunque la Sociedad Española de Neurología recomienda su realización rutinaria. Análisis elemental de orina.
Pruebas de imagen: Tomografía Axial Computarizada (TAC) o Resonancia Nuclear Magnética (RNM) craneales.
Punción lumbar: solamente en caso de sospecha de infección del Sistema Nervioso Central (SNC), serología de lúes positiva, hidrocefalia, edad inferior a 55 años, demencia inusual o rápidamente progresiva, inmunosupresión, sospecha de vasculitis del SNC o presencia de enfermedad metastásica.
Electrocardiograma y radiología simple de tórax.
Electroencefalograma: solo si existe historia de convulsiones, pérdida de consciencia, episodios de confusión o deterioro clínico rápido.
Las estrategias de medición linear o volumétrica mediante TAC o RNM no se recomiendan de manera rutinaria en la actualidad, ni la tomografía por emisión de positrones (PET). Tampoco la tomografía computarizada por emisión de fotón único (SPECT) cerebral se recomienda de manera rutinaria en el diagnóstico inicial o diferencial, ya que no ha demostrado superioridad sobre los criterios clínicos.
El estudio rutinario del genotipo APOE no se recomienda actualmente en los pacientes con sospecha de enfermedad de Alzheimer, ni tampoco el de otros marcadores genéticos. No hay marcadores del líquido cefalorraquídeo (LCR) ni otros marcadores biológicos recomendados para el uso rutinario en el diagnóstico de la enfermedad de Alzheimer en estos momentos.
Ayúdenos a mejorar
★★★★★
Relacionados
Utilizamos cookies para mejorar su experiencia de navegación y los servicios que le ofrecemos. Al clicar en «Aceptar», o si continúa navegando, usted reconoce que ha leído y comprendido nuestra política de privacidad, y que acepta el uso de nuestras cookies.